

実践例付き!看護記録のアセスメントをするうえで大切な4つのコツ
「アセスメントの仕方がわからない」「頭の中ではわかっているのに、うまくアセスメントが書けない」・・・こんな風に感じている看護学生さんは少なくないかと思います。
個別性があるアセスメントをするには
- 患者さんと向き合い必要な情報を収集する
- そこから、「患者さんに起きている問題」「必要だと思うケア」は何かを考える
ことが大切です。
頭の中のことをわかりやすく言語化することはとても難しいですよね。
本記事ではアセスメントをする上でポイントとなる4つのコツを事例とともにご紹介します。
4つのコツを習得することで、劇的にわかりやすいアセスメントが書けるようになります。
是非この記事を読んで、“わかりやすいアセスメントが書けるコツ”を掴んでくださいね。
1.そもそもアセスメントって何?
アセスメントは看護過程のプロセスの1つです。
看護過程は「アセスメント」「問題の明確化(診断)」「計画」「介入」「評価」の5つで構成されています。
アセスメントはその中で第一段階に位置づけられます。
アセスメントは、「患者さんの情報を収集すること」「その情報の意味を考え、状態を評価すること」です。
「看護過程の良し悪しはアセスメントで決まる」と言っても過言ではないほど、大切なプロセスとなります。
1-1.看護過程の全体像
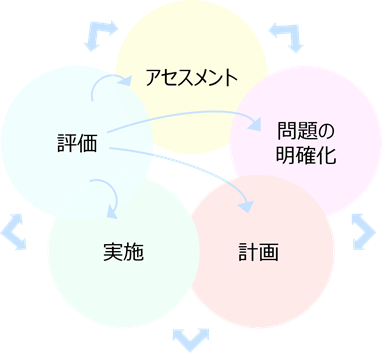
看護過程は「アセスメント」「問題の明確化(診断)」「計画」「介入」「評価」の5つで構成されています。
アセスメントは看護過程のプロセスの1つで、第一段階に位置づけられます。
“看護過程の全体像”を頭の中で整理することで、「アセスメントではどんなことをすれば良いのか」がわかるようになります。
看護過程を簡単に表すと「患者さんの看護上の問題を解決するための道具」です。
ちなみに、看護学事典によると、看護過程は「看護において、人々の健康にかかわる個別な問題を解決するために用いられる系統的な問題解決技法」とされています。
- アセスメント
情報の収集を行い、それらの分析をする - 問題の明確化(診断)
援助が必要だと判断された、いくつかの情報・事実について原因と結果の関連性を考え、「患者さんにとってなにが問題になっているか」を考える
- 計画
明らかにされた問題に対し目標と到達期限を設定する。併せて、その実施計画も策定する - 実施
策定した計画に基づき看護ケアを実施する - 評価
実施した看護ケアからどのような結果を得られたか評価する。評価内容によっては看護内容の見直しを行う
この5つのステップは、1つひとつが分かれているわけではありません。それぞれが重なり合い相互に関係しながら移行していきます。
評価に基づいて、再び次のアセスメントへとつながるといわれています。
1-2.看護過程の1つ「アセスメント」とは?
看護におけるアセスメントの意味は、
- 患者さんの情報を収集すること
- その情報の意味を考え、状態を評価すること
です。
ちなみに、アセスメントを辞書(デジタル大辞泉)で調べると、「査定」「事前影響評価」と出てきます。
ある対象物を客観的に「評価する」「査定する」という意味合いです。
看護大辞典によると、「患者の情報を収集すること。病状や病気あるいは状況の経過についての患者の主観的な訴えと臨床検査や身体診査・病歴などから得られた客観的データをもとに、疾病やその状況について評価・査定を行うこと」とあります。
看護過程では、何よりもまず「観察すること」「情報収集すること」が大切です。
アセスメントは看護過程の展開にあたり、重要な第一歩となります。
是非アセスメントのコツを掴み、実習記録に活かしてください。
2.アセスメントをするうえで大切な4つのコツ
わかりやすく的確なアセスメントをするためには押さえておきたい大切なコツがあります。
良いアセスメントは、その材料である情報をいかに適切に集め整理できるかにかかっています。
押さえておきたいのは以下の4つです。
- 「前提」の情報収集をしっかり行う
- 看護理論をもとに着目ポイントを整理する
- 「S情報とO情報」を正しく理解する
- 事実と推測を混ぜない
こちらの4つを順を追って実施していくことがアセスメントをスムーズに行うコツです。
それでは一つずつ解説していきます。
2-1.まずは「前提」の情報収集をする
まずは、
- 診断名
- 入院までの経過
- 主訴
- 入院目的
の前提の情報から確認することをお勧めします。
これら4つの前提情報は、アセスメントする上では基本的、かつ大事な情報です。
診断名は確定している場合には、カルテから収集できますが、他の項目はカルテからの内容では不十分なこともあります。そのため、直接患者さんから情報収集することをお勧めします。
以下の視点と質問例を参考に情報収集をしましょう。
①最もつらい症状は何か(「主訴」の確認)
はじめに、現在最もつらいと感じることは何か質問します
▼質問例
「今、どのような症状が一番つらいですか?」
②いつ頃から「最もつらい症状」があるのか(「入院までの経過」の確認)
次に、症状を自覚するようになってから受診・入院するまでの経過についての情報を集めます。
▼質問例
「いつ頃からだるいと感じていましたか?」
③「最もつらい症状」の原因をどのように考えているのか(「入院までの経過」の確認)
▼質問例
「それまでどのような生活をしていましたか?」
④「最もつらい症状」があった時、どのように対応したのか(「入院までの経過」の確認)
▼質問例
「だるさを感じてから、何か心掛けていたことはありますか?」
⑤入院でどこまでの治療を望んでいるか(「入院目的」の確認)
患者さんの入院に対する考えについて情報を集めます。
▼質問例)
「入院中に体力がどこまで回復すれば良いと思ってますか?」
2-2.看護理論をもとに着目ポイントを整理する
情報を集めたら、次は看護理論に則って情報を整理します。整理することで、情報収集で着目するポイントが見えてきます。
看護理論は、看護における知識を体系化し、看護に関連した現象をより明確かつ具体的に説明するための枠組みです。
看護理論に基づいた枠組みは以下のようなものがあります。
- ヘンダーソンの「基本的看護の構成要素14項目」
- オレムの「セルフケア理論」
- ロイの「適応理論」
各々の理論に基づいた看護の視点があり、その視点に基づいたアセスメントの枠組みがあります。授業でも様々な看護理論を習ったのではないでしょうか。
ここでは、日本の看護教育で良く使用されるヘンダーソンの14の基本的欲求について説明します。
ヘンダーソンは、授業で習い馴染みがある方も多いのではないでしょうか。
ヘンダーソンを基に、そこから具体的なデータ収集項目の抽出や、問題を導くうえでの判断を考えていきます。
ヘンダーソンの14の基本的欲求は以下となります。
- 正常に呼吸する
- 適切に飲食する
- あらゆる排泄経路から排泄する
- 身体の位置を動かし、またよい姿勢を保持する
- 睡眠と休息をとる
- 適切な衣類を選び、着脱する
- 衣類の調節と環境の調整により体温を保つ
- 身体を清潔に保ち、身だしなみを整え、皮膚を保護する
- 環境のさまざまな危険因子を避け、また他人を傷害しないようにする
- 自分の感情、欲求、恐怖あるいは”気分”を表現して他者とコミュニケーションをもつ
- 自分の信仰を実践する
- 達成感をもたらすような仕事をする
- 遊び、あるいはさまざまなレクリエーションに参加する
- “正常”な発達および健康を導くような学習・発見をする。あるいは好奇心を満足させる
構成要素と情報の範囲をまとめたものが以下の表です。
| 構成要素 | 情報の範囲 |
| 1.正常に呼吸する | 呼吸数、肺雑音、呼吸機能、経皮的酸素飽和度、胸部レントゲン、呼吸苦 息切れ、咳、痰喫煙歴、アレルギー、自宅周辺の大気環境 |
| 2.適切に飲食する | 自宅/療養環境での食事(水分含む)摂取量、摂取方法、嗜好品、アレルギー、身長、体重、BMI、必要栄養量、身体活動レベル、食欲、嚥下機能、口腔内の状態、嘔吐、吐気、血液データ(TP、Alb、Hb、TG) |
| 3.あらゆる排泄経路から排泄する | 排泄回数、性状、量、尿意、便意、発汗、in-outバランス、食事、 水分摂取状況、麻痺の有無、腹部膨満、腸蠕動音 血液データ(BUN、Cr、GFR) |
| 4.身体の位置を動かし、よい姿勢を保持する | ADL、麻痺、骨折の有無、安静度、MMT、ドレーン、点滴の有無、生活習慣、 認知機能、呼吸機能 |
| 5.睡眠と休息をとる | 自宅/療養環境での睡眠時間、パターン、疼痛、掻痒感の有無、入眠剤の有無、疲労の状態、療養環境への適応状況、安静度、騒音の有無、ストレス状況 |
| 6.適切な衣類を選び、着脱する | AOL、運動機能、認知機能傷害の有無、麻痺の有無、活動意欲、点滴、 ルート類の有無、発熱、吐気、倦怠感 |
| 7.衣類の調節と環境の調整により体温を保つ | 体温を生理的範囲内に維持するバイタルサイン、療養環境の温度、湿度、 空調状況、発熱の有無、感染症の有無、ADL、血液データ(WBC、CRP) |
| 8.身体を清潔に保ち、身だしなみを整え、皮膚を保護する | 自宅/療養環境での入浴回数、方法、ADL、麻痺の有無、爪、鼻腔、 口腔の保清、尿、便失禁の有無 |
| 9.環境のさまざまな危険因子を避け、また他人を傷害しないようにする | 自宅/療養環境での危険箇所(段差、ルート類)の理解、認知機能、 術後せん妄の有無、皮膚損傷の有無、感染予防対策(手洗い、面会制限)、 血液データ(WBC、CRP) |
| 10.自分の感情、欲求、恐怖あるいは”気分”を表現して他者とコミュニケーションをもつ | 表情、言動、性格、家族/医療者との関係性、言語障害の有無、視力、聴力、 認知機能、メガネ、補聴器等の有無、脈拍数、呼吸数、面会者の来訪の有無 |
| 11.自分の信仰を実践する | 信仰の有無、価値観、信念、信仰による食事、治療法の制限 |
| 12.達成感をもたらすような仕事をする | 職業、社会的役割、入院、疾患が仕事/役割に与える影響 |
| 13.遊び、あるいはさまざまなレクリエーションに参加する | 趣味、休日の過ごし方、余暇活動、入院、療養中の気分転換方法、 運動機能障害、認知機能、ADL |
| 14.“正常”な発達および健康を導くような学習・発見をする。あるいは好奇心を満足させる | 発達段階、疾患、治療方法の理解、学習意欲、認知機能、 学習機会への家族の参加度合い |
2-3.「S情報とO情報」を正しく理解する
情報を収集したら、S情報とO情報にそれらを整理していきます。
S情報とO情報は以下の2つを指します。
- S情報(主観的データ):患者さんが話した言葉そのもの
- O情報(客観的データ):観察した事実
わかりづらいアセスメントの特徴として、「S情報とO情報が間違っていること」が挙げられます。
では、「S情報とO情報が間違っていること」とはどういうことでしょうか。
ここで一つ例を挙げます。
例えば、お腹に手を当て、前かがみになり、眉間にしわを寄せて、「お腹が痛い」と話している患者さんがいます。
この場合、「お腹が痛い」はO情報として正しいでしょうか?
答えは違います。「お腹が痛い」は、患者さんの感じて発した言葉そのもののため、S情報になります。このケースでのO情報というのは、「お腹に手を当て、前かがみになり、眉間にしわを寄せている」という観察した事実になります。
このように、S情報とO情報を間違って整理すると間違ったアセスメントに繋がってしまうため、正しく理解することが大事です。
SOAPに沿って理解、整理するだけで、看護過程の展開がとてもスムーズにできます。
| S:Subjective data | 主観的データ 患者様が話した言葉そのものを 「 」 に入れて記入する |
| O:objective data | 客観的データ ・看護師が観察したことや実施したこと ・医師や家族からの情報 ・検査結果 などから得られたS以外の情報 |
| A:assessment | アセスメント S・O情報の意味を解釈・判断を行って総合的な評価 |
| P:plan | プラン Aに基づいて決定した、治療の方針・内容、生活指導 など |
SOAPについてさらに理解を深めたい方は、こちらもご確認ください!
ナーステート「実例で学ぶSOAP記録の知るべき4要素と代表的な2つの記載例」
2-4.S・O情報にない推測は入れない
S・O情報がまとめられたところで、実際にこれらの情報からアセスメントをしていきます。
アセスメントで大事なことは、「S・O情報にない情報からアセスメントをしないこと」です。
わかりづらい記録の特徴のもう一つとして、「S・O情報にない情報から解釈したアセスメントになっていること」も挙げられます。
すなわち、S・O情報にない推測が混ざっている状況です。
アセスメントの目的が明確になっていない場合に陥りやすいです。
アセスメントは、あくまでもS・O情報から解釈するため、これらにない情報からアセスメントをしてはいけません。
また、記録に慣れない場合、得られた情報と疾患をすぐに結びつけようとしがちです。
疾患名がわからなくても、患者さんの状態を知ることはできます。「今、こういう状態にある人です」と明らかにするのも一つのゴールです。
大切なのは、疾患名を知ることではなく、得られた情報から「患者さんに起きている問題」「必要だと思うケア」は何かを考えることです。
そのために、「S・O情報にない推測は入れない」を意識しましょう。
3.アセスメントの実践例 ~胃潰患者Sさんの事例~
1つの事例から、実際のアセスメントのやり方を確認していきましょう。
ヘンダーソンの看護の視点に沿って、「排泄について」のアセスメントを行います。
胃潰瘍患者Sさんの事例で考えてみます。
8月から悪心を感じることが増えました。だるさや食欲不振もありましたが、仕事が忙しく残業で深夜に食事を摂っているためだと思っていました。
8月20日の朝に下血(タール便)があり、救急外来を受診しました。
内視鏡検査を行い、胃潰瘍からの出血が認められたため、止血処置をして入院となりました。
3-1. Step ① 質問から必要な情報を収集する
2章でもお伝えした通り、まずは「症状を自覚してから受診・入院までの経過」や、「入院に対する考え」などの前提情報を得るために以下に挙げる5つを確認してください。
・最もつらい症状は何か
▼質問例
「今、どのような症状が一番つらいですか?」
・いつ頃から「最もつらい症状」があるのか
▼質問例
「いつ頃からだるいと感じていましたか?」
・「最もつらい症状」の原因をどのように考えているのか
▼質問例
「それまでどのような生活をしていましたか?」
・「最もつらい症状」があった時、どのように対応したのか
▼質問例
「だるさを感じてから、何か心掛けていたことはありますか?」
・入院でどこまでの治療を望んでいるか
▼質問例
「入院中に体力がどこまで回復すれば良いと思ってますか?」
質問内容と実際のSさんの回答は以下となります
確認事項①
最もつらい症状はなにか
◆質問内容
「今、どのような症状が一番つらいですか?」
◆回答
「痛みは良くなったのですが、だるさが凄いです。とにかくだるくて何もやる気が起きない感じです。」
確認事項②
いつ頃から「最もつらい症状」があるのか
「最もつらい症状」の原因をどのように考えているのか
「最もつらい症状」があった時、どのように対応したのか
◆質問内容
「いつ頃からだるいと感じていましたか?」
「それまでどのような生活をしていましたか?」
「だるさを感じてから、何か心掛けていたことはありますか?」
◆回答
「2週間前くらいから感じていました。残業で寝不足だったり、遅い時間に食事摂っているからそのせいかなと思ってました。できるだけ早く家に帰って身体を休めようと心掛けてはいました。難しくてできなかったんですけどね。」
確認事項③
入院でどこまでの治療を望んでいるか
◆質問内容
「入院中に体力がどこまで回復すれば良いと思ってますか?」
◆回答
「出血したところを治して早く元の生活に戻りたいですね。」
2章のコツでもお伝えしましたが、Sさんの診断名・入院までの経過・主訴・入院目的をまとめることで、次に集める情報は何かのヒントを得られます。
上記を「診断名」「入院までの経過」「主訴」「入院目的」でまとめて整理するとこうなります。
| 診断名 | 胃潰瘍 |
入院 | 8月から悪心を感じることが増えた。 だるさや食欲不振もあったが、仕事が忙しく残業で深夜に食事を摂っているためだと思っていた。 8月20の朝に下血(タール便)があり、救急外来を受診。内視鏡検査の結果、胃潰瘍からの出血を認め入院。 |
| 主訴 | 「だるい」 |
| 入院目的 | 出血したところを治して早く元の生活に戻りたい |
このようにまとめると、次の集めるべき情報がみえてきます。
3-2. Step ②看護理論に則って着目すべきポイントを検討する
情報を集めたら、次は看護理論に則って情報を整理します。整理することで、情報収集で着目するポイントが見えてきます。
次にStep①で集めた情報を元に、着目すべきポイントを看護理論に則って検討していきます。
まとめた情報をヘンダーソンの基本的看護の構成要素に沿って考えてみます。
例えば、「3.あらゆる排泄経路から排泄する」の構成要素と情報の範囲は以下となります。
| 構成要素 | 情報の範囲 |
| 3.あらゆる排泄経路から排泄する | 排泄回数、性状、量、尿意、便意、発汗、in-outバランス、食事、水分摂取状況、麻痺の有無、腹部膨満、腸蠕動音、血液データ(BUN、Cr、GFR) |
Sさんの場合は、入院までの経過で「下血」の情報があるので、「排便の性状」、「色調はどうか」、「胃からの出血はどうか」等に着目します。
その他、Sさんについて、ヘンダーソンの基本的看護の構成要素に沿って考えると以下のようになります。
| 情報 | 注目する視点 | ヘンダーソンの基本的看護の 構成要素 |
| 悪心・食欲不振 | 嘔吐はないか?(ある場合は、吐物の性状)、随伴症状はないか?食事摂取量、栄養状態はどうか? | ②適切に飲食する |
| 仕事が忙しく残業で深夜に食事を摂っているためだと思っていた | 病気をどのように捉えているか? | ⑭“正常”な発達および健康を導くような学習・発見をする。あるいは好奇心を満足させる |
| 下血 | 排便の性状、色調はどうか?胃からの出血はどうか? | ③あらゆる排泄経路から排泄する |
| 主訴 :「だるい」 | 日常生活動作に影響はないか? | ④身体の位置を動かし、よい姿勢を保持する |
3-3. Step ③ 着目すべき視点のさらなる情報収集をする
各項目で着目すべき視点が整理できたら、その視点に沿ってさらなる情報を収集していきます。
ここからは「排泄」に着目して整理をしていきます。
Sさんの場合は、胃潰瘍からの出血が排泄にどのように影響しているのか着目します。
排便や排尿の規則性や量、質の変化を観察し、腹部の状態についてフィジカルアセスメントを用いて評価します。
排泄に関連する視点と質問例は以下となります。
| 視点 | 質問 | 観察 |
| タール便の有無 | 「お通じの色は」どのような色ですか | ▼便の色・硬さ・量 |
| 便の性状 | 「お通じには形がありましたか。それとも泥のようでしたか」 | |
| 排便パターン | 「1日に何回お通じがありますか」 「1回の量はどの程度ですか」 | ▼1日の排便回数 |
| 腹痛 | 「お腹の痛みはありますか」 | ▼腹痛の部位・程度・頻度 ▼痛みの種類 ▼圧痛や反跳痛 ▼しぐさ(無意識に手が触れている部位)・表情 |
| 疼痛を誘発する要因 | 「いつどのような時に痛みますか」 | |
| 腹部の状態 | 「お腹が張っている感じはありますか」 | ▼腹部触診 ▼腸蠕動音 |
| 内視鏡検査の結果 | ▼出血部位、止血状態 | |
| 排尿パターン | 「1日に何回排尿がありますか」 「1回の量に変わりはありませんか」 「尿の色は濃い黄色ですか。それとも透明に近いですか」 | ▼1日の排尿回数 ▼尿の色、量 |
| 血液検査の結果 | ▼BUN・Cre |
※こちらはあくまでも胃潰瘍のSさんの一例となります。疾患によって質問や観察ポイントは疾患や患者さんごとに異なります。
3-4. Step ④ 集めた情報をS情報とO情報で整理する
Step③で集めた情報をS情報とO情報に分けて整理していきます。
S情報(主観的データ)は、「患者さんが話した言葉そのもの」で、O情報(客観的データ)は「観察した事実」です。
S情報とO情報に分けるのは、患者さんの訴え(主観的情報)を客観的情報で裏付ける意味があります。
実際にSさんから得られた情報は以下の通りです。
| 集めた情報 |
| ▼排泄状況 「黒っぽいのが出るようになったのは昨日からかな」 ・排便1~2回/日 ・性状:黒色便 ・最終排便:8月21日 ・排尿6回/日 ▼腹部の状況 ▼血液データ ▼内視鏡検査結果 |
この情報を、S情報とO情報に整理していきます。
整理したものが以下です。
| S(主観的)情報 | O(客観的)情報 |
| 「黒っぽいのが出るようになったのは昨日からかな」 「みぞおちのあたり、押されると痛いです」 「去年受けた健康診断は何も指摘されなかったんだけどな」 | ・排便1~2回/日 ・性状:黒色便 ・最終排便:8月21日 ・排尿6回/日 ・腹部平坦 ・心窩部圧痛あり 顔をしかめる ・時々、心窩部を手でさすっている ・BUN 36.2 ・Cr 0.6 ・内視鏡検査で胃角部から出血を認める |
3-5. Step ⑤整理した情報をもとにアセスメントをする
集めた情報をS情報とO情報に分けて整理したら、そこからアセスメントをしていきます。
情報が他の項目に重複して必要になる場合もあるため、他の項目との関連も考えながらアセスメントをしていきましょう。
注意する点は「S情報とO情報にない推測は入れないこと」です。
アセスメントはあくまでもS・O情報から解釈するため、これらにない情報からアセスメントをしてはいけません。
Sさんの場合、排泄について以下のようにアセスメントができます。
| S(主観的)情報 | O(客観的)情報 | アセスメント |
| 「黒っぽいのが出るようになったのは昨日からかな」 「みぞおちのあたり、押されると痛いです」 「去年受けた健康診断は何も指摘されなかったんだけどな」 | ・排便1~2回/日 ・性状:黒色便 ・最終排便:8月21日 ・排尿6回/日 ・腹部平坦 ・心窩部圧痛あり 顔をしかめる ・時々、心窩部を手でさすっている ・BUN 36.2 ・Cr 0.6 ・内視鏡検査で胃角部から出血を認める | 内視鏡検査で胃角部からの出血を認め、黒色便はその出血が参加し黒色に変化したものである。腹部平坦で膨満はないが、心窩部に圧痛があり、これも胃潰瘍が原因だと考えられる。 腹部状態や排便状況・性状を観察し、胃潰瘍の状態を把握していく必要がある |
このように、あくまでアセスメントは、S情報とO情報から解釈したものである必要があります。
4.さいごに
同じ疾患の患者さんでも、「起きている問題」や「必要なケア」は個々で異なります。
そのため、教科書や参考書の内容をそのまま抜き出すと抽象的な表現になってしまいます。
個別性があるアセスメントをするには
・患者さんと向き合い必要な情報を収集する
・そこから、「患者さんに起きている問題」「必要だと思うケア」は何かを考える
ことが大切です。
まずは、S・O情報を正しく理解し、簡潔に記述することから始めてみてください。
情報が不足していたら翌日情報収集をすれば問題ありません。最初から完璧なアセスメントができる人はいません。
紹介した4つのコツを実践し、アセスメント力の向上に繋がれば幸いです。




コメント